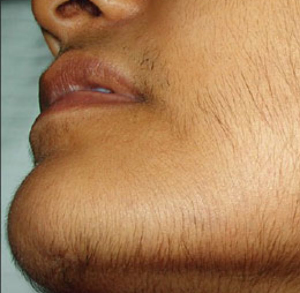
هیرسوتیسم یا پرمویی زنان
یکشنبه 28 خرداد 1402
هیرسوتیسم یا پرمویی رشد زیاد موهای ضخیم در نواحیای از بدن خانمهاست که بهصورت معمول موهای زائد در آن نواحی بسیار اندک است و یا اصلاً وجود ندارد. رشد موها با الگوی مردانه در قسمتهایی از بدن مانند صورت، سینه و اطراف نوک پستان اتّفاق میافتد. تعیین اینکه آیا بیمار واقعاً پرمویی با الگوی مردانه دارد یا خیر، کمی مشکل به نظر میرسد، زیرا الگوی رشد مو در زنان مختلف و در نژادهای مختلف متفاوت است، به عنوان مثال زنان نواحی مدیترانه و هند نسبت به آسیای شرقی، آفریقا و اروپا پرمویی بیشتری در نواحی صورت و بدن دارند.
پرمویی در افراد با پوست و موی تیره از هر دو جنس با احتمال بیشتری نسبت به افراد بور و با پوست روشن اتّفاق میافتد. بیشتر اوقات درمان پرمویی فقط از جنبة زیبایی مورد توجّه قرار میگیرد، امّا گاهی نیز پرمویی به دلیل تومورهای آدرنال و تخمدان اتّفاق میافتد که خوشبختانه چنین اختلالی نادر است.
تولید بیش از حدّ آندروژن (هورمون مردانه) منجر به افزایش اندازة فولیکول مو و افزایش قطر مو میشود. همچنین باعث میشود که موها مدّت زمان بیشتری در مرحلة رشد باقی بمانند. در زنان با سطح ترشّح زیاد آندروژن رویش موها در نواحی مختلف و ریزش موی سر دیده میشود.
شدّت هیرسوتیسم ارتباط مستقیمی با سطح هورمون مردانه ندارد. سندرم تخمدان پلیکیستیک (بزرگی و نارسایی تخمدان) عارضهای است که سطح آندروژن را دستخوش تغییر میکند. علائم ظاهری بیماری شامل نامنظّمی قاعدگی، درد حوالی قاعدگی، عدم تحمّل گلوکز، افزایش انسولین و چاقی است. علائم دیگر آن شامل آکنه، آکانتوزیس نیگریکانس (تیرگی و ضخیم شدن پشت گردن و زیر بغل) و تاسی است.
به نظر میرسد که افزایش انسولین منجر به تحریک تخمدان و افزایش تولید هورمون مردانه میشود. پرمویی فامیلی با افزایش آندروژن همراه نیست و بهصورت تیپیک در جوامع خاصّی مانند مدیترانه و آسیا اتّفاق میافتد. پرمویی وابسته به دارو نیز با مصرف بعضی از داروها پیش میآید که سازوکار دقیق آن روی فولکول مو مشخّص نیست.
هیرسوتیسم ایدیوپاتیک (با علّت نامشخّص) در تعدادی از بیماران اتّفاق میافتد که دورههای قاعدگی طبیعی و اندازة تخمدان طبیعی دارند و هیچ مدرکی مبتنی بر تومور یا نارسایی تخمدان یا آدرنال در آنان وجود ندارد. در این بیماران همچنین افزایش مشخّصی از سطح تستوسترون یا آندروستندیون دیده نمیشود.
سنّ شیوع پرمویی با علّت آن ارتباط دارد. در موارد فامیلی یا نژادی در سنّ بلوغ ظاهر میشود. پرمویی ناشی از مشکلات غدّة آدرنال در اوایل کودکی و پرمویی ناشی از نارسایی تخمدان بعد از بلوغ تظاهر میکند. پیشآگهی پرمویی وابسته به علّت زمینهای آن است.
درمانهای سیستمیک برای پرمویی به دو دسته تقسیم میشود:
- درمانهایی که تولید آندروژن (هورمون مردانه) آدرنال یا تخمدان را کاهش میدهد.
- درمانهایی که مانع اثر هورمون مردانه روی پوست میشود.
درمان این بیماری از طریق لیزر نیز باعث کاهش موی ناخواسته میشود و برای بهبود اضطراب و افسردگی بیماران مفید است. البته گزارشهایی نیز وجود دارد که در بعضی بیماران پرمویی تنها با لیزر و بدون مصرف دارو کنترل شده است.
روش ارزیابی بیماران
وقتی خانمی به دلیل پرمویی به پزشک مراجعه میکند، ضروری است که بررسی شود آیا موهای ضخیم در نواحی با انتشار مردانه وجود دارد یا افزایش موها در سراسر بدن است (هایپرتریکوزیس)؟ بعد از تشخیص هیرسوتیسم مراحل بعدی شامل تشخیص علّت پرمویی و گرفتن شرح حال کامل شامل سنّ شروع (بلوغ، سنین میانی، بعد از یائسگی) است و اینکه آیا ایجاد آن بهتدریج یا ناگهانی بوده است؟
همچنین علائم همراه دیگر شامل آکنه، اختلال قاعدگی، کاهش میل جنسی، افزایش حجم عضلات، تعریق بدبو، افزایش وزن، دیابت و سابقة مصرف دارو پیش از شروع پرمویی نیز باید بررسی شود. در صورت مصرف داروی خاص -که منجر به پرمویی میشود- قطع دارو کمککننده است. معاینة کامل فیزیکی و پس از آن تستهای آزمایشگاهی باید انجام شود. اندازة تستوسترون سرم در موارد PCOD (نارسایی تخمدان) و هایپرپلازی مادرزادی آدرنال ممکن است طبیعی باشد، امّا در موارد تومورهای بدخیم آدرنال یا تخمدان حتماً بالاست.
دیهیدرواپی آندروسترون سولفات (DHEAS) بالا همیشه نشاندهندة پرمویی با علّت آدرنال است. اندازهگیری 17 هیدروکسی پروژسترون برای تشخیص هایپرپلازی مادرزادی آدرنال است. اندازهگیری کورتیزول ادرار 24 ساعته برای بیمارانی که علائم و نشانههای سندرم کوشینگ دارند، ضروری است.
اندازة نسبت LH/FSH بزرگتر از سه نشانة نارسایی تخمدان (PCOD) است. اندازهگیری پرولاکتین برای تشخیص هایپرپرولاکتینمیا باعث هایپوتالاموس یا تومور غدّة هیپوفیز
اندازهگیری TSH، سونوگرافی لگن برای تشخیص نئوپلاسمای تخمدان یا تخمدان دارای کیستهای متعدّد و امآرآی یا سیتی آدرنال نیز ممکن است در بعضی موارد کمککننده باشد.
درمان بسیاری از زنان قبل از مراجعه به پزشک روشهای موزدایی مانند وکس، شیو و... را بهکار میبرند که البته اثر آن موقّتی است و ممکن است با عوارضی همچون لکهای پوستی، فولیکولیت و حسّاسیت پوستی همراه باشد. جلسات مکرّر الکترولیز برای نواحی وسیعتر وقتگیر و دشوار است. لیزر مو در دو دهة اخیر نتایج بسیار بهتری در کاهش دائمی موها دارد. اثرگذاری انرژی لیزر روی موهای مرحلة آناژن (رشد) است. بنابراین جلسات متعدّد برای کاهش دائمی تا هشتاد درصد مورد نیاز است. بهترین موارد انتخاب برای انجام لیزر بیماران با پوست روشن و موی تیره، همچنین بیماران با پرمویی دیوپاتیک (با علّت مشخّص) هستند که سطح هورمون مردانة آنان طبیعی است.
درمانهای دارویی
- قبل از شروع دارودرمانی ابتدا به همة مراجعان رژیم و ورزش توصیه میشود.
- برای همة زنان با اضافهوزن و چاقی مبتلا به تخمدان پلیکیستیک کاهش وزن ضروری است.
- همچنین نشان داده شده که چاقی نواحی بالاتنه باعث افزایش تستوسترون آزادشده و در نتیجه منجر به پرمویی میشود.
- قرصهای ضدّ بارداری خطّ اول درمان در زنانی است که تمایل به مصرف آن دارند. ترکیب استروژن و پروژسترون منجر به کاهش ترشّح گنادوتروپینها و در نتیجه کاهش تولید هورمونهای مردانة تخمدان میشود.
- ضدّ بارداریهای خوراکی نیز تولید هورمون مردانة آدرنال را مهار میکنند.
- دستة دارویی دیگر مهارکنندههای گیرندة آندروژن (هورمون مردانه) هستند.
- اسپیرنولاکتون منجر به کاهش تولید هورمون مردانة تخمدان میشود. مصرف این دارو ممکن است با عوارضی همچون سردرد، سرگیجه و احساس خستگی همراه باشد. مصرف آن در موارد نارسایی کلیه همراه با مصرف تیازیدها (داروی ضدّ فشار خون) مجاز نیست و بهتر است الکترولیتهای سرم و فشار خون دو تا چهار هفته بعد از شروع درمان اندازهگیری شود.
- سیپروترون داروی مؤثّر دیگری است که سازوکار اثر آن کاهش سطح تستوسترون و اندروستندیون است.
- کاربرد اصلی گلوکوکورتیکوئیدها نیز در موارد پرمویی ناشی از هایپرپلازی مادرزادی آدرنال است.
- داروهای بیولوژیک مانند Eflornithine hydrochloride از داروهای جدیدی است که بهصورت کرم موضعی بهکار برده میشود. این دارو برای کاهش موهای زائد صورت در خانمها تجویز میشود. کرم موضعی روزانه دوبار استفاده میشود. نشانههای بهبود شش تا هشت هفته بعد ظاهر میشود. برای نتایج درمانی بهتر توصیه میشود که با جلسات لیزردرمانی همراه باشد.
در پایان باید گفت که هیرسوتیسم نیاز به بررسی دقیق کلینیکی و ارزیابی پاراکلینیکی دارد. در بیشتر زنان تجویز ضدّ بارداریهای خوراکی توصیه میشود. اگر بعد از شش ماه نتایج درمانی پایینتر از حدّ انتظار بود، یک داروی آنتیآندروژن را میتوان به آن اضافه کرد. تجویز داروهای آنتیآندروژن بهصورت تکدارویی توصیه نمیشود.